L’article intitulé « Post-Acute Sequelae of COVID-19 in pediatric patients within the United States: A Scoping Review » publié dans l’American Journal of Medicine Open en 2024 se penche sur les conséquences à long terme du COVID-19 chez les enfants et adolescents américains, également connues sous le nom de post-acute sequelae of COVID-19 (PASC) ou « Long COVID ».
Les auteurs
L’étude a été réalisée par Christine M. Miller, Carla Borre, Alex Green et Carlos R. Oliveira, tous affiliés au Département de pédiatrie, Division des maladies infectieuses et de la santé mondiale à la Yale University School of Medicine. Melissa Funaro, de la bibliothèque médicale Harvey Cushing/John Hay Whitney à Yale, a assisté dans la méthodologie. Akiko Iwasaki, Professeur à Yale (Département d’immunobiologie) et affiliée au Howard Hughes Medical Institute, a co-supervisé le projet. Ensemble, ils ont contribué à la conceptualisation, la rédaction et la révision de l’article.
Introduction et Contexte Historique
Le COVID long, ou PASC, a été bien étudié chez les adultes, mais reste mal compris chez les enfants. Comme les adultes, certains enfants développent des symptômes persistants après l’infection par le SARS-CoV-2. Cela peut inclure des symptômes physiques comme la fatigue et des douleurs, mais aussi des impacts sociaux et éducatifs significatifs, tels que l’absentéisme scolaire et l’interruption des activités sportives et sociales. Le COVID long peut altérer leur développement, ce qui souligne l’urgence de mieux comprendre ces manifestations pour améliorer leur prise en charge.
L’article établit également un lien avec d’autres syndromes post-infectieux observés dans le passé, comme les séquelles de la pandémie de grippe H1N1 de 1918 et le syndrome post-poliomyélite, rappelant que les infections ont historiquement laissé des séquelles durables chez certains patients.
Objectifs et Méthodes
Cette revue de la littérature vise à décrire l’épidémiologie, les symptômes, les approches diagnostiques et les traitements disponibles pour le PASC chez les enfants de moins de 21 ans aux États-Unis. Un large éventail de bases de données médicales ont été analysées, avec des recherches systématiques jusqu’en janvier 2024, aboutissant à 29 études sélectionnées parmi plus de 1000 identifiées. Ces études incluent des cohortes, des études transversales, des séries de cas et des articles de consensus.
Épidémiologie et Facteurs de Risque
Le taux de prévalence du PASC chez les enfants infectés par le SARS-CoV-2 varie de moins de 1 % à 27 % selon les études, mais une des plus importantes études incluses montre une prévalence moyenne de 3,7 %. Les adolescents, en particulier les filles et les enfants atteints de conditions préexistantes comme l’asthme, l’obésité ou les allergies, semblent plus à risque. Des études révèlent que ces enfants avaient souvent une forme initiale légère du COVID-19, mais développaient des symptômes persistants par la suite.
Symptômes Fréquents et Sévérité
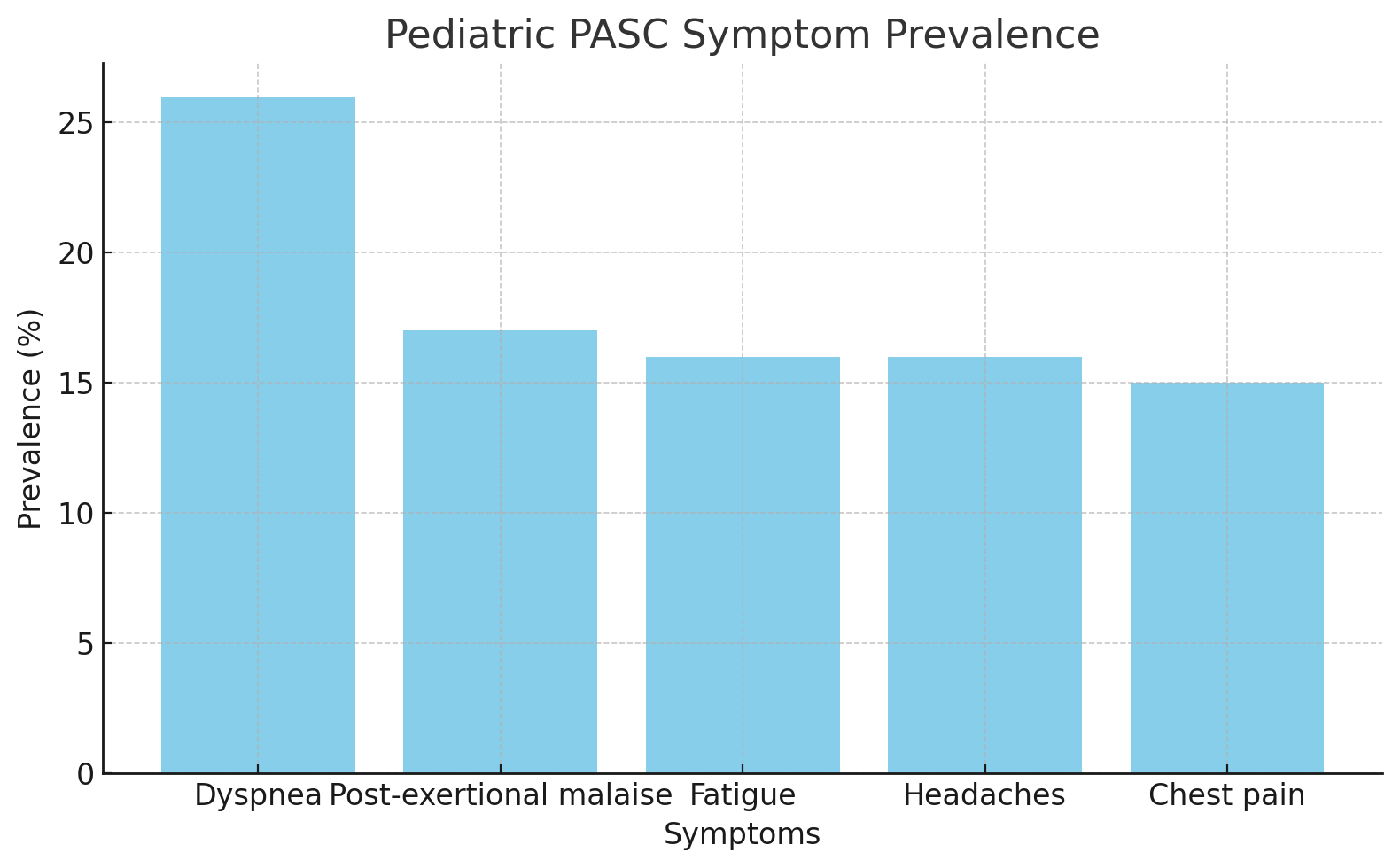
Les symptômes les plus fréquemment rapportés chez les enfants atteints de PASC sont les suivants :
- Dyspnée (26%)
- Fatigue (16%)
- Céphalées (16%)
- Douleurs thoraciques (15%) Ces symptômes peuvent apparaître entre 28 et 179 jours après l’infection initiale et persistent chez une partie des enfants.
Les complications graves sont rares mais incluent des syndromes neurologiques, des paralysies, des accidents vasculaires cérébraux et des syndromes de fatigue chronique, touchant particulièrement les enfants hospitalisés avec des formes graves de COVID-19.
Approches Diagnostiques et Traitements
Le diagnostic du PASC est complexe, car il repose souvent sur l’exclusion d’autres pathologies. L’évaluation des enfants passe par des examens cliniques approfondis. Les tests diagnostiques varient selon les spécialités impliquées, allant de l’imagerie cérébrale (IRM) aux études fonctionnelles pulmonaires et cardiologiques (spirométrie, échocardiogrammes).
En termes de traitement, l’approche est principalement centrée sur le traitement symptomatique. Par exemple, les enfants diagnostiqués avec un syndrome de tachycardie orthostatique posturale (POTS) ont reçu des traitements non pharmacologiques (hydratation, compression des membres) et des médicaments spécifiques (fludrocortisone, bêta-bloquants), qui se sont révélés efficaces dans certains cas. Les patients avec des symptômes respiratoires ont bénéficié de traitements par bronchodilatateurs ou corticostéroïdes inhalés, avec une réponse positive chez environ 30 % des patients. L’efficacité des traitements est variable, et des essais cliniques supplémentaires sont nécessaires pour mieux guider les prises en charge.
Impact sur la Vie Quotidienne et Qualité de Vie
Le PASC a un impact significatif sur la qualité de vie des enfants. Il affecte leur capacité à retourner à l’école, à participer à des activités sportives ou à socialiser avec leurs pairs. Des enquêtes montrent que ces enfants présentent des scores de qualité de vie plus faibles que leurs pairs en bonne santé, notamment en termes de fatigue.
Limites de la Revue
L’étude présente certaines limites, notamment la grande variabilité des méthodes des études incluses, le manque de définitions normalisées du PASC chez les enfants et la durée limitée du suivi. La majorité des études sont sujettes à un risque de biais modéré à élevé.
Conclusion
Cette revue souligne l’importance de la recherche continue sur le COVID long chez les enfants, avec un besoin urgent de mieux comprendre la pathophysiologie, d’identifier des biomarqueurs spécifiques et de développer des traitements ciblés. Les approches multidisciplinaires sont essentielles pour prendre en charge les enfants atteints de PASC. Une meilleure sensibilisation et une standardisation des définitions du PASC permettront d’améliorer la qualité des soins et des recherches futures.
Miller, C. M., Borre, C., Green, A., Funaro, M., Oliveira, C. R., & Iwasaki, A. (2024). Post-Acute sequelae of COVID-19 in pediatric patients within the United States: A scoping review. American Journal of Medicine Open.



Laisser un commentaire